Basalzellkarzinom
Der häufigste Hautkrebs
Das Basalzellkarzinom (BZK) ist die häufigste Form von Hautkrebs und die am häufigsten auftretende Form aller Krebsarten. Allein in den USA werden jedes Jahr mehr als 4 Millionen Fälle diagnostiziert. Basalzellkarzinome entstehen durch abnormales, unkontrolliertes Wachstum von Basalzellen.
Da Basalzellkarzinome langsam wachsen, sind die meisten heilbar und verursachen nur minimalen Schaden, wenn sie frühzeitig erkannt und behandelt werden. Das Verständnis der Ursachen, Risikofaktoren und Warnzeichen für Basalzellkarzinome kann Ihnen helfen, diese frühzeitig zu erkennen, wenn sie am einfachsten zu behandeln und zu heilen sind.
Was ist eine Basalzelle?
Als einer der drei Haupttypen von Zellen in der obersten Hautschicht lösen sich Basalzellen nach und nach ab und es bilden sich neue. Ein Basalzellkarzinom tritt am häufigsten auf, wenn DNA-Schäden durch Belastung mit ultravioletter (UV) Strahlung der Sonne oder durch Bräunen in Innenräumen Veränderungen der Basalzellen in der äußersten Hautschicht (Epidermis) auslösen, was zu einem unkontrollierten Wachstum führt.
Wie sieht ein Basalzellkarzinom aus?
Basalzellkarzinome können wie offene Wunden, rote Flecken, rosa Wucherungen, glänzende Beulen, Narben oder Wucherungen mit leicht erhöhten, gerollten Kanten und/oder einer mittigen Vertiefung aussehen. Manchmal können Basalzellkarzinome Flüssigkeit absondern, verkrusten, jucken oder bluten. Die Läsionen treten üblicherweise in Bereichen des Körpers auf, die der Sonne ausgesetzt sind. Bei Patientinnen und Patienten mit dunklerer Haut ist etwa die Hälfte der Basalzellkarzinome pigmentiert (d. h. von brauner Farbe).
Es ist wichtig zu beachten, dass Basalzellkarzinome von Person zu Person sehr unterschiedlich aussehen können.
Bitte beachten Sie: Da nicht alle Basalzellkarzinome das gleiche Erscheinungsbild haben, dienen diese Fotos als allgemeine Referenz dafür, wie sie aussehen können. Wenn Sie etwas Neues, Veränderliches oder Ungewöhnliches sehen, wenden Sie sich an Ihren Arzt.
Wie gefährlich ist ein Basalzellkarzinom?
Basalzellkarzinome breiten sich nur selten über die ursprüngliche Tumorstelle hinaus aus, doch wenn ihr Wachstum ermöglicht wird, können diese Läsionen entstellend und gefährlich sein. Unbehandelte Basalzellkarzinome können lokal invasiv werden, weit und tief in die Haut hineinwachsen und Haut, Gewebe und Knochen zerstören. Je länger Sie mit der Behandlung eines Basalzellkarzinoms warten, desto wahrscheinlicher ist es, dass es erneut und manchmal wiederholt auftritt.
Es gibt einige sehr ungewöhnliche, aggressive Fälle, in denen sich Basalzellkarzinome auf andere Körperteile ausbreiten. In noch selteneren Fällen kann diese Art von Basalzellkarzinom lebensbedrohlich werden.
Wie verbreitet sind Basalzellkarzinome?
- Mehr als jeder dritte neue Krebs ist Hautkrebs, und bei der überwiegenden Mehrheit handelt es sich um Basalzellkarzinome.
- Die Diagnose und Behandlung von weißen Hautkrebsarten, einschließlich Basalzellkarzinomen und Plattenepithelkarzinomen (PEK), stieg zwischen 1994 und 2014 um 77 Prozent.
Warnzeichen für Basalzellkarzinome
Best Practices für die Früherkennung
Bei einer Früherkennung und Behandlung können fast alle Basalzellkarzinome (BZK) ohne Komplikationen erfolgreich entfernt werden. Achten Sie auf neue, sich verändernde oder ungewöhnliche Hautwucherungen, damit Sie Hautkrebsarten wie Basalzellkarzinome frühzeitig erkennen, wenn sie am einfachsten zu behandeln und zu heilen sind.
So erkennen Sie Basalzellkarzinome: fünf Warnzeichen
Suchen Sie nach Basalzellkarzinomen, wo Ihre Haut der Sonne am Stärksten ausgesetzt ist, insbesondere Gesicht, Ohren, Hals, Kopfhaut, Brust, Schultern und Rücken. Denken Sie jedoch daran, dass sie überall am Körper auftreten können. Häufig sind zwei oder mehr dieser Warnzeichen bei einem Basalzelltumor sichtbar.
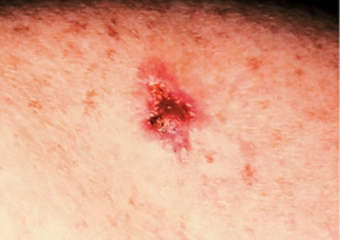
1. Eine offene Wunde, die nicht heilt und bluten, nässen oder verkrusten kann. Die Wunde kann wochenlang anhalten oder zu heilen scheinen und dann zurückkommen.
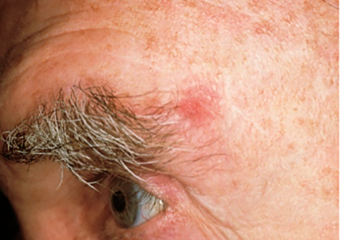
2. Ein rötlicher Fleck oder ein gereizter Bereich auf Gesicht, Brust, Schulter, Arm oder Bein, der verkrusten, jucken, schmerzen oder auch keine Beschwerden verursachen kann.
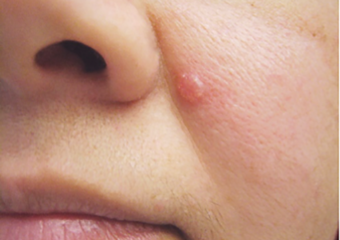
3. Eine glänzende Beule oder ein Knoten, der perlmuttfarben oder durchsichtig, rosa, rot oder weiß ist. Die Beule kann auch hellbraun, schwarz oder dunkelbraun sein, insbesondere bei dunkelhäutigen Menschen, und kann mit einem normalen Muttermal verwechselt werden.
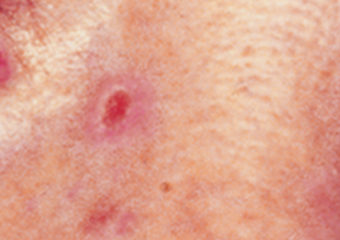
4. Eine kleine rosafarbene Wucherung mit einer leicht erhöhten, gerollten Kante und einer verkrusteten Vertiefung in der Mitte, die im Laufe der Zeit winzige Oberflächenblutgefäße entwickeln kann.
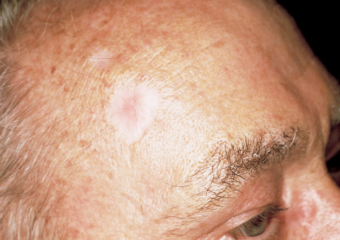
5. Ein narbenartiger Bereich, der mattweiß, gelb oder wachsfarben ist. Die Haut erscheint glänzend und gespannt, oft mit schlecht definierten Rändern. Dieses Warnzeichen kann auf ein invasives Basalzellkarzinom hinweisen.
Bitte beachten Sie: Da nicht alle Basalzellkarzinome das gleiche Erscheinungsbild haben, dienen diese Fotos als allgemeine Referenz dafür, wie sie aussehen können.
Basalzellkarzinome können schwierig zu erkennen sein
Beachten Sie, dass Basalzellkarzinome auch anders aussehen können als in den obigen Beschreibungen. Bei einigen Menschen können Basalzellkarzinome so aussehen wie nicht krebsartige Hauterkrankungen wie Psoriasis oder ein Ekzem. In anderen Fällen wird die Erkrankung diagnostiziert, wenn ein Schnitt beim Rasieren nicht heilt. Bei Patientinnen und Patienten mit dunklerer Haut ist etwa die Hälfte der Basalzellkarzinome pigmentiert (d. h. von brauner Farbe).
Wenn Sie Zweifel haben, lassen Sie die Stelle untersuchen. Folgen Sie Ihrem Instinkt und besuchen Sie Ihren Hautarzt, wenn Sie etwas Neues, Veränderliches oder Ungewöhnliches auf Ihrer Haut sehen.
Ein Basalzellkarzinom kann bei Menschen dunkler Hautfarbe pigmentiert sein, wie in diesem Beispiel. Foto mit freundlicher Genehmigung von Andrew Alexis, MD, MPH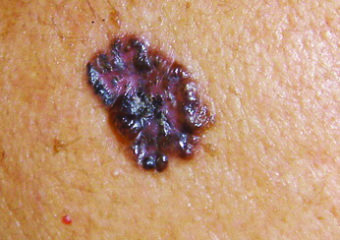
Was Sie tun können
Wenn Sie bereits ein Basalzellkarzinom hatten, besteht ein erhöhtes Risiko, ein weiteres zu entwickeln, insbesondere in demselben sonnengeschädigten Körperbereich oder in dessen Nähe.
Ein Basalzellkarzinom kann auch dann erneut auftreten, wenn es beim ersten Mal sorgfältig entfernt wurde, da einige Krebszellen nach der Operation möglicherweise nicht mehr erkennbar sind und andere Wurzeln bilden können, die über den sichtbaren Bereich hinausgehen. Basalzellkarzinome an Nase, Ohren und Lippen treten häufiger wieder auf, normalerweise innerhalb der ersten zwei Jahre nach der Operation.
Sie können Folgendes tun, um ein Wiederauftreten zu erkennen und sich vor weiteren Hautschäden zu schützen, die zu Krebs führen können:
- Seien Sie stets aufmerksam: Achten Sie besonders auf zuvor behandelte Stellen, notieren Sie Änderungen und wenden Sie sich an Ihren Hautarzt. Wenn das Basalzellkarzinom zurückkehrt, empfiehlt Ihr Arzt möglicherweise eine andere Art der Behandlung, z. B. eine Mohs-Operation – eine hochwirksame Methode zur Vorbeugung und Behandlung von Rezidiven.
- Untersuchen Sie sich selbst von Kopf bis Fuß: Suchen Sie nach neuen oder sich verändernden Läsionen, die wachsen, bluten oder nicht heilen. Lernen Sie, wie Sie Ihre Haut untersuchen.
- Wenden Sie sich jährlich an Ihren Hautarzt, um eine professionelle Hautuntersuchung durchzuführen. Selbstuntersuchungen ersetzen keinen Besuch beim Facharzt, der in der Lage ist, abnormale Hautwucherungen zu erkennen und zu behandeln.
- Nachfolge-Untersuchungen: Wenn Sie bereits ein Basalzellkarzinom oder Plattenepithelkarzinom (SCC) oder eine Krebsvorstufe wie aktinische Keratose hatten, suchen Sie unbedingt in den empfohlenen Abständen Ihren Arzt auf.
Schützen Sie sich an jedem Tag im Jahr vor der Sonne: Vermeiden Sie ungeschützte UV-Strahlung, suchen Sie den Schatten, besonders wenn die Sonne am stärksten ist, und verwenden Sie ein Breitspektrum-Sonnenschutzmittel, einen Hut mit breiter Krempe und eine UV-blockierende Sonnenbrille.
Risikofaktoren für Basalzellkarzinome
Die Risiken. Die Ursachen. Was Sie tun können.
Ein Basalzellkarzinom (BZK) wird durch Schädigung und nachfolgende DNA-Veränderungen der Basalzellen in der äußersten Hautschicht verursacht. Die Belastung durch ultraviolette (UV) Strahlung von der Sonne und künstlichem Bräunen ist die Hauptursache für Basalzellkarzinome und die meisten Hautkrebsarten.
Wenn Sie wissen, was Basalzellkarzinome verursacht und welche Faktoren Ihr Risiko erhöhen, können Sie die Krankheit eher verhindern oder in ihren frühesten Stadien erkennen, wenn sie am einfachsten zu behandeln ist.
Diese Faktoren erhöhen Ihr Risiko eines Basalzellkarzinoms:
- UV-Strahlung durch die Sonne oder künstliches Bräunen.
- Vorgeschichte von Hautkrebs, einschließlich Plattenepithelkarzinom (PEK) oder Melanome.
- Alter über 50: Die meisten Basalzellkarzinome treten bei Personen über 50 auf.
- Helle Haut: Menschen mit heller Haut haben ein erhöhtes Risiko.
- Männliches Geschlecht: Männer entwickeln eher ein Basalzellkarzinom.
- Chronische Infektionen und Hautentzündungen durch Verbrennungen, Narben und andere Erkrankungen.
Was verursacht Basalzellkarzinome?
Belastung durch UV-Strahlung
Fast alle Basalzellkarzinome treten an Körperstellen auf, die der Sonne übermäßig ausgesetzt sind. Gelegentlich längere, intensive Sonneneinstrahlung, die zum Sonnenbrand führt, und die kumulative Belastung durch Sonneneinstrahlung im Laufe Ihres Lebens sind die Hauptursachen für Hautschäden, die zu Basalzellkarzinomen führen können.
Je mehr Zeit Sie in der Sonne verbringen – vom Strandurlaub bis zum Spaziergang mit dem Hund – desto größer ist Ihre Wahrscheinlichkeit, an einem Basalzellkarzinom zu erkranken. Wenn Ihr Beruf lange Stunden im Freien erfordert oder Sie Ihre Freizeit in der Sonne verbringen, steigt Ihr Risiko noch mehr.
Glücklicherweise ist die Belastung durch UV-Strahlung ein kontrollierbarer Risikofaktor.
Künstliches Bräunen
Solarien geben gefährliche UV-Strahlung ab und erhöhen das Risiko, an einem Basalzellkarzinom zu erkranken.
- Menschen, die sich jemals künstlich gebräunt haben, haben ein um 29 Prozent höheres Risiko, an einem Basalzellkarzinom zu erkranken.
- Wenn Sie sich jemals künstlich gebräunt haben, steigt Ihr Risiko, vor dem 40. Lebensjahr an einem Basalzellkarzinom zu erkranken, um 69 Prozent.
Vorgeschichte mit Hautkrebs
Wenn Sie bereits ein Basalzellkarzinom hatten, besteht das Risiko, dass Sie im Laufe der Jahre weitere entwickeln, entweder im selben Bereich des Körpers oder an anderen Stellen. Sie haben auch ein erhöhtes Risiko, andere Formen von Hautkrebs zu entwickeln, einschließlich Plattenepithelkarzinom (SCC) und Melanome.
Alter über 50
Mit zunehmendem Alter häufen sich Sonneneinstrahlung und Sonnenschäden an und erhöhen so das Risiko, an Basalzellkarzinomen zu erkranken. In den letzten Jahrzehnten hat die Zahl der neuen Basalzellkarzinom-Fälle stark zugenommen und das Durchschnittsalter der Patienten ist stetig gesunken. Heute berichten Dermatologen, dass immer mehr Menschen in ihren 20-ern oder 30-ern wegen Basalzellkarzinomen behandelt werden – ein Trend, den Experten einer erhöhten Belastung durch UV-Strahlung im Freien und künstlicher Bräunung zuschreiben.
Helle Haut
Alle Menschen, die schon einmal der Sonne ausgesetzt waren oder sich künstlich gebräunt haben, können Basalzellkarzinome entwickeln. Menschen mit heller Haut, blonden oder roten Haaren, blauen, grünen oder grauen Augen oder mit Haut mit Sommersprossen, oder solcher, die leicht verbrennt, sind jedoch dem höchsten Risiko ausgesetzt.
Bei Menschen mit dunkleren Hauttönen besteht dennoch die Gefahr von Hautkrebs, und auch hier ist ein Sonnenschutz unverzichtbar.
Geschlecht
Männer mit Basalzellkarzinomen sind unter den Basalzellkarzinom-Erkrankten in der Überzahl, doch heute erkranken mehr Frauen daran als früher.
Hautverletzungen, Entzündungen oder Infektionen
In seltenen Fällen entwickeln sich Basalzellkarzinome in Bereichen, die keiner UV-Strahlung ausgesetzt waren. In sehr seltenen Fällen können die Belastung durch andere Arten von Strahlung oder bestimmte Chemikalien, chronisch entzündliche Hauterkrankungen und Komplikationen bei Verbrennungen, Narben oder Infektionen dazu beitragen.
Was Sie tun können
Untersuchen Sie Ihre Haut monatlich: Führen Sie gründliche Selbstuntersuchungen durch und besuchen Sie Ihren Hautarzt regelmäßig für professionelle Hautuntersuchungen.
Schutz vor UV-Strahlen: Sie können das Risiko für Basalzellkarzinome und andere Formen von Hautkrebs verringern, indem Sie einfache, intelligente Schutzmaßnahmen ergreifen.
Behandlung von Basalzellkarzinomen
Effektive Optionen für Basalzellkarzinome im frühen und im fortgeschrittenen Stadium
Bei frühzeitiger Erkennung können die meisten Basalzellkarzinome behandelt und geheilt werden. Eine schnelle Behandlung ist von entscheidender Bedeutung, da der Tumor mit zunehmendem Wachstum gefährlicher und möglicherweise entstellend wird und eine aufwendigere Behandlung erfordert. Bestimmte seltene, aggressive Formen können tödlich sein, wenn sie nicht sofort behandelt werden.
Wenn bei Ihnen ein kleines oder frühes Basalzellkarzinom diagnostiziert wurde, kann eine Reihe wirksamer Behandlungen in der Regel ambulant unter Verwendung eines Lokalanästhetikums mit minimalen Schmerzen durchgeführt werden. Danach können die meisten Wunden auf natürliche Weise heilen und hinterlassen nur minimale Narben.
Zu den Optionen gehören:
- Kürettage und Elektrodesikkation (Elektrochirurgie)
- Mohs-Operation
- Exzisionschirurgie
- Strahlentherapie
- Photodynamische Therapie
- Kryochirurgie
- Laser-Chirurgie
- Topische Therapien
Kürettage und Elektrodesikkation (Elektrochirurgie)
Funktionsweise
Der Dermatologe kratzt oder rasiert das Basalzellkarzinom mit einer Küvette (einem scharfen Instrument mit einer ringförmigen Spitze) ab, zerstört dann mithilfe von Wärme oder einem chemischen Mittel verbleibende Krebszellen, stoppt die Blutung und verschließt die Wunde. Der Arzt kann den Vorgang während derselben Sitzung einige Male wiederholen, bis keine Krebszellen mehr vorhanden sind. Typischerweise hinterlässt das Verfahren eine runde, weißliche Narbe, die einer Zigarettenverbrennung an der Operationsstelle ähnelt.
Anwendungsbereich
Kürettage und Elektrodesikkation können bei den meisten kleinen Basalzellkarzinom-Läsionen wirksam sein. In diesen Fällen weist das Verfahren Heilungsraten von nahezu 95 Prozent auf.
Mohs-Operation
Funktionsweise
Die Mohs-Operation wird schrittweise während eines einzelnen Besuchs durchgeführt. Der Chirurg entfernt den sichtbaren Tumor und einen sehr kleinen Geweberand um und unter der Tumorstelle. Der Chirurg kodiert das Gewebe farblich und zeichnet eine Karte entsprechend der Operationsstelle des Patienten. In einem Labor vor Ort untersucht der Chirurg das Gewebe unter einem Mikroskop, um festzustellen, ob noch Krebszellen vorhanden sind. Falls ja, kehrt der Chirurg zum Patienten zurück und entfernt genau dort, wo sich die Krebszellen befinden, weiteres Gewebe. Der Arzt wiederholt diesen Vorgang, bis keine Anzeichen von Krebs mehr vorliegen. Dann kann die Wunde verschlossen werden oder in einigen Fällen von selbst heilen.
Anwendungsbereich
Die Mohs-Operation ist der Goldstandard, die effektivste Technik zur Entfernung von Basalzellkarzinomen, die nur minimal gesundes Gewebe schädigt und gleichzeitig die höchstmögliche Heilungsrate erreicht – bis zu 99 Prozent bei Tumoren, die zum ersten Mal behandelt werden. Sie wird häufig für Basalzellkarzinome empfohlen, die sich in Bereichen um die Augen, Nase, Lippen, Ohren, Kopfhaut, Finger, Zehen oder Genitalien befinden. Mohs wird auch für Basalzellkarzinome verwendet, die groß oder aggressiv sind oder schnell wachsen, und für Tumore, die erneut auftreten, sowie für solche mit undeutlichen Kanten.
Exzisionschirurgie
Funktionsweise
Mit einem Skalpell entfernt der Chirurg den gesamten Tumor zusammen mit einem „Sicherheitsspielraum“ des umgebenden Gewebes und sendet ihn zur Analyse an ein externes Labor. Der entfernte Hautrand hängt von der Dicke und Lage des Tumors ab. Wenn das Labor Krebszellen jenseits der Ränder findet, kann zu einem späteren Zeitpunkt eine weitere Operation durchgeführt werden, bis die Ränder krebsfrei sind.
Anwendungsbereich
Bei kleinen, frühen Basalzellkarzinomen, die sich nicht ausgebreitet haben, ist häufig nur die Behandlung durch Exzisionschirurgie erforderlich. Die Heilungsraten liegen in den meisten Körperbereichen über 95 Prozent, ähnlich wie bei Kürettage und Elektrodesikkation.
Strahlentherapie
Funktionsweise
Der Arzt verwendet energiearme Röntgenstrahlen, um den Tumor zu zerstören, ohne dass ein Schnitt oder eine Anästhesie erforderlich ist. Die Zerstörung des Tumors kann mehrere Behandlungen über einige Wochen oder tägliche Behandlungen für eine bestimmte Zeit erfordern.
Anwendungsbereich
Bei der Strahlentherapie kann nicht festgestellt werden, ob der gesamte Tumor zerstört wurde. Da das Verfahren weniger präzise ist und nur eine Heilungsrate von 90 Prozent aufweist, wird es hauptsächlich bei Basalzellkarzinomen angewendet, die schwer operiert werden können, sowie bei älteren Patienten oder Menschen mit schlechtem Gesundheitszustand, für die eine Operation nicht empfohlen wird. In einigen Fällen von fortgeschrittenen Basalzellkarzinomen, insbesondere bei Fällen mit umgebenden Nerven, kann die Bestrahlung nach der Operation oder in Kombination mit anderen Behandlungen angewendet werden.
Kryochirurgie
Funktionsweise
Der Arzt verwendet einen Applikator oder ein Sprühgerät mit Baumwollspitze, um flüssigen Stickstoff aufzutragen, um den Tumor einzufrieren und zu zerstören. Später können die Läsion und die umgebende Haut Blasen bilden oder verkrustet werden und abfallen, wodurch gesunde Haut entstehen kann.
Anwendungsbereich
Kryochirurgie ist wirksam bei kleineren, oberflächlichen Basalzellkarzinomen. Sie ist besonders nützlich für Patienten mit Blutungsstörungen oder Problemen mit der Anästhesie-Toleranz. Die Heilungsrate liegt zwischen 85 und 90 Prozent. Diese Technik wird seltener bei invasiven Basalzellkarzinomen angewendet, da möglicherweise tiefere Teile des Tumors nicht erfasst werden und Narbengewebe an der Stelle die Erkennung eines erneuten Auftretens erschweren kann.
Laser-Chirurgie
Funktionsweise
Der Dermatologe richtet einen intensiven Lichtstrahl auf den Tumor, um oberflächliche Basalzellkarzinome zu behandeln. Einige Laser verdampfen (ablatieren) den Hautkrebs, während andere (nichtablative Laser) den Lichtstrahl in Wärme umwandeln, wodurch der Tumor zerstört wird.
Anwendungsbereich
Die Laserchirurgie ist noch nicht von der FDA für oberflächliche Basalzellkarzinomen zugelassen, wird jedoch manchmal als Sekundärtherapie eingesetzt – insbesondere dann, wenn andere Techniken nicht erfolgreich waren.
Photodynamische Therapie (PDT)
Funktionsweise
Der Dermatologe wendet ein topisches Mittel an, um die Läsion lichtempfindlich zu machen, oder injiziert das Mittel in den Tumor. Nach einer kurzen Absorptionszeit verwendet der Dermatologe einen Blaulicht- oder Pulsfarbstofflaser (oder manchmal kontrolliertes natürliches Sonnenlicht), der eine Reaktion hervorruft, die das Basalzellkarzinom zerstört. Nach dem Eingriff müssen Patienten Sonnenlicht mindestens 48 Stunden lang strikt meiden, da UV-Strahlung die Wirkung des Medikaments erhöht und schwere Sonnenbrände verursachen kann.
Anwendungsbereich
PDT kann für einige oberflächliche Basalzellkarzinome im Gesicht und auf der Kopfhaut verwendet werden, wird jedoch für invasive Basalzellkarzinomen nicht empfohlen.
Topische Therapien
Zugelassene Medikamente in den USA
5-Fluorouracil (5-FU) (Efudex®, Carac®, Fluoroplex®, Tolak®)
Imiquimod (Aldara®, Zyclara®)
Wie sie funktionieren
Hierbei handelt es sich um Cremes oder Gele, die direkt auf die betroffenen Hautpartien aufgetragen werden, um oberflächliche Basalzellkarzinome mit minimalem Narbenrisiko zu behandeln. Imiquimod aktiviert das Immunsystem, um Krebszellen anzugreifen, während 5-FU eine topische Chemotherapie ist, die Krebszellen abtötet.
Anwendungsbereich
5-FU, eine Chemotherapie zur Behandlung bestimmter interner Krebsarten, wurde auch von der FDA in topischer Form für oberflächliche Basalzellkarzinome mit Heilungsraten zwischen 80 und 90 Prozent zugelassen. Imiquimod ist für oberflächliche Basalzellkarzinome mit Heilungsraten zwischen 80 und 90 Prozent zugelassen. Bei Tumoren, die sich durch eine Biopsie als oberflächlich herausstellen, treten häufig andere invasive Bereiche innerhalb derselben Läsion auf, was eine geeignete Tumorbestimmung für diese Behandlung an sich schwierig macht.
Bei der Abwägung der Vor- und Nachteile von Behandlungsoptionen ist zu berücksichtigen, dass Bestrahlung, Kryochirurgie und topische Medikamente einen wesentlichen Nachteil gemeinsam haben: es wird kein Gewebe unter dem Mikroskop untersucht, sodass nicht festgestellt werden kann, wie vollständig der Tumor entfernt wurde.
Geprüft von:
Julie K. Karen, MD
Ronald L. Moy, MD
Letzte Aktualisierung: 2020

